Quasi due anni fa, il 3 agosto 2016, ho cominciato il Foundation Programme, il programma di training post-laurea di 2 anni che tutti i medici in UK devono completare per ottenere l’abilitazione e accedere al training di specialità. Essendo giunto alla fine, ho deciso di scrivere un post con un resoconto della mia esperienza. Questo post è indirizzato soprattutto a studenti di medicina e colleghi interessati alla formazione medica in UK, ma cercherò di spiegare le cose in modo che l’articolo risulti comprensibile anche a chi non è familiare con l’argomento. Per semplicità, ho deciso di suddividere il tutto in 3 grossi post: il prima, il durante, e il dopo.
In generale non ho niente da nascondere, ma preferisco non rendere ovvia la mia identità, per cui rimarrò intenzionalmente vago circa i luoghi nei quali ho fatto il FP. Parlerò delle mie esperienze in generale, con l’idea di fare un bilancio di questi due anni, e cercherò di evitare di riferirmi ad esperienze specifiche.
Parte 3: Dopo il Foundation Programme
In questo terzo ed ultimo post cercherò di tirare le somme della mia esperienza, e parlerò di cosa succede dopo il FP.
Cosa mi ha lasciato il Foundation Programme
Dato che non ho mai lavorato in Italia, non sono in grado di fare un paragone tra il training in UK e quello in Italia, ma posso certamente dire che cosa ho imparato e che cosa mi è rimasto di questi due anni.
Prima di tutto, sono cresciuto professionalmente e ho imparato a fare il medico, in generale. Mi ricordo come durante le prime settimane mi sentissi estremamente insicuro di fronte a qualunque decisione che non fosse prescrivere del paracetamolo. Adesso sono molto più sicuro di me, sono entro certi limiti indipendente, so gestire situazioni stressanti, e anche di fronte a emergenze o arresti cardiaci non perdo la calma.
Una cosa che sicuramente mi è rimasta dal training in UK è l’approccio ABCDE di fronte al paziente acutely unwell, che in Italia durante i miei anni all’Università non era mai stato molto enfatizzato, mentre qui ti viene inculcato sin dal primo giorno. Quando si legge l’approccio ABCDE sulla carta, sembra composto di una serie di ovvietà e banalità; tuttavia se ne capisce la reale utilità quando ci si trova in situazioni stressanti. L’approccio ABCDE è semplice, si ricorda facilmente, e ti consente di iniziare ad agire in modo sistematico e strutturato in una emergenza, senza dimenticarti niente di fondamentale. Questo è molto utile perché talvolta di fronte ad una emergenza inaspettata può succedere di “bloccarsi” o farsi prendere dal panico, iniziando a fare le cose in modo poco sistematico e disordinato; in queste situazioni l’approccio ABCDE consente di “sbloccarsi” e mettere in moto il cervello (“Ok, calma – A, Airways… ok è cosciente e sta parlando. B, Breathing, la saturazione è bassa, diamogli dell’ossigeno, e poi ausculterò il torace…”). Durante il FP ho anche acquisito i certificati obbligatori di ILS e poi ALS, che mi hanno reso un minimo competente nella gestione di un arresto cardiaco. Sono anche diventato ragionevelmente competente in un numero di procedure pratiche di base come la cannulazione, gli emogas, la cateterizzazione ed i prelievi venosi. Ovviamente non tutte queste skills mi saranno utili in futuro, ma al momento se non altro mi sento un medico competente e “a tutto tondo”.
Un’altra cosa ovvia è che ho lavorato in un numero molto ampio di specialità. Ho visto pazienti affetti da patologie estremamente diverse. Nello spazio di due anni ho avuto la possibilità di vedere pazienti con appendicite acuta, pazienti acutamente psicotici e agitati, pazienti con gravi esacerbazioni di asma, pazienti con demenza avanzata e delirium, e pazienti con pre-eclampsia o altre complicanze ostetriche. Ho acquisito familiarità con un corrispondente numero di farmaci, procedure, esami diagnostici e terapie. Saper trattare una patologia è qualcosa di più che sapere genericamente quale classe di farmaci è indicata – prescrivere un farmaco significa saper selezionare un farmaco specifico, selezionare una dose specifica, una modalità ed una frequenza di somministrazione, ed essere familiari con i suoi effetti collaterali. Per esempio, adesso sono piuttosto a mio agio nel trattare il dolore (postoperatorio o meno), e a seconda del paziente che ho davanti so decidere quando prescrivere del paracetamolo, dell’ibuprofene, del diclofenac, del tramadolo, della morfina (orale, intramuscolo o addirittura endovena) o dell’ossicodone, e in che dosi. Sono piuttosto a mio agio nella prescrizione di antidepressivi, benzodiazepine e antipsicotici, e so per esempio quali psicofarmaci prescrivere, a quali dosi e con che modalità, in molte situazioni diverse, da una donna incita o che sta allattando e affetta da depressione (sertralina), a un paziente psicotico e agitato (2 mg di lorazepam più 5 mg di alopeidolo intramuscolo); so che effetti collaterali aspettarmi, e probabilmente nel secondo paziente prescriverò della prociclidina nel caso in cui sviluppi effetti avversi di tipo extrapiramidale. Se mi trovo davanti ad un paziente in shock settico dove sospetto una sepsi intraddominale, so già che voglio somministrargli fluidi endovena in modo aggressivo, e so già che prescriverò tre antibiotici endovenosi che costituiscono la terapia standard di una sepsi intraaddominale: metronidazolo 500 mg ogni 8 ore, gentamicina, e amoxicillina 1 grammo ogni 8 ore. Se mi trovo di fronte a una grave esacerbazione di BPCO, so che prescriverò “di riflesso” salbutamolo 5mg nebulizzato accompagnato a 500 microgrammi di ipratroprio bromuro nebulizzato, steroidi orali (prednisolone 30 o 40 mg) e magari antibiotici. Se il paziente appare sonnolento e confuso, so che farò un emogas; se da questo emerge che il paziente ha un pH di 7.3 e una CO2 elevata, riconosco istantaneamente il pattern di una insufficienza respiratoria di tipo 2 e so immediatamente cosa devo fare (NIV!).
Incidentalmente, lavorare in un numero di specialità così diverse mi ha permesso di conoscermi un po’ meglio, e capire davvero cosa mi piace e cosa non mi piace del lavoro di medico. In effetti, la mia prospettiva è cambiata così tanto che adesso l’idea di dover scegliere una Specializzazione (qualcosa che si farà per il resto della vita) senza aver mai davvero lavorato come medico, come succede in Italia, mi sembra impensabile. Ed è vero che si può frequentare il reparto, ma mi sono reso conto che frequentare un reparto da studente, e lavorare come medico in un reparto, sono due cose molto diverse.
Prima di tutto, studiare le varie specialità quando si fa l’Università non è la stessa cosa che fare qualcosa tutti i giorni, come lavoro. Una branca della medicina può appassionarti quando sei studente, ma essere poco interessante o stimolante nella pratica clinica. Anche il contrario può essere vero: una branca delle medicina può essere molto noiosa quando si studia, ma stimolante nella pratica clinica.
Secondariamente, una specialità può essere interessantissima, ma magari non ci si è molto portati, o comunque può risultare poco adatta per lo stile di vita che si ricerca e il tipo di medico che si vuole essere. Ci sono un sacco di fattori correlati alla propria personalità, al proprio carattere, e alle proprie aspirazioni, che hanno una grande importanza nella scelta della specialità, e di cui però non si ha una reale percezione quando si è studenti universitari. Per esempio, quanto gestisci bene lo stress e la pressione; se ti piace essere busy, oppure se ti piace poter fare le cose con calma; quanto ti piacciono le emergenze; quanto è importante per te avere un equilibrio tra la vita lavorativa e la tua vita personale; quanto sei bravo con le cose pratiche e manuali; da cosa trai realmente la soddisfazione alla fine della tua giornata lavorativa.
Lavorando, ho visto confermate impressioni che avevo avuto da studente (odiavo chirurgia generale da studente, e l’ho odiata da medico; psichiatria mi affascinava da studente, e mi è piaciuta tantissimo da medico). Ho avuto anche delle soprese – per esempio, da studente ritenevo Ostetricia e Ginecologia non molto entusiasmante come specialità, ma da medico devo dire che non mi è dispiaciuta (anche se non la sceglierei come carriera per il resto della vita). Da studente non credevo che sarei mai stato bravo o competente nelle procedure pratiche, come inserire cannule – ma adesso che lo faccio da un po’ mi rendo conto che in realtà non sono niente male.
La vita del junior doctor è dura?
Mi trovo a dover rispondere affermativamente. Questi due anni sono stati molto impegnativi per me. Una parte delle sfide e degli ostacoli sono stati dati dal semplice fatto di trasferirsi all’estero dopo aver vissuto tutta la vita in Italia, con conseguente shock linguistico e culturale. A questo ho dovuto aggiungere la transizione da studente a medico, che è dura per tutti, ma è ancora più dura se lo fai in un sistema in cui non sei stato formato, in una lingua che non è la tua, e lontano da amici e famiglia.
Lavorare come medico in UK in generale è dura. Un recente sondaggio del GMC ha evidenziato come i medici siano stanchi e stressati. Quasi l’80% ha affermato di lavorare oltre gli orari previsti dal loro contratto almeno una volta alla settimana, e il 25% dei medici ha affermato di non dormire abbastanza almeno una volta alla settimana. Circa il 40% dei medici in training ha valutato l’intensità media del lavoro come “heavy” o “very heavy”. Nella mia esperienza personale, devo dire che i turni sono effettivamente lunghi, densi e faticosi, il tempo libero poco, e le cose da fare tante. Durante la mia rotation in Chirurgia Generale, eravamo short-staffed, ed il mio orario era orrendo perché dovevamo coprire i turni dei colleghi mancanti. Questo ha significato 4 lunghi mesi di turni di 12 ore uno dietro l’altro. Durante i pochi, preziosi giorni off tra una serie e l’altra di turni massacranti ero troppo stanco (fisicamente e mentalmente) per fare qualunque cose che non fosse navigare l’Internet senza meta. Credo che quello sia stato il periodo più stancante di tutto il Foundation Programme.
Insomma, se per voi è importante avere una vita comoda e tanto tempo libero, penso che il Foundation, e in generale una carriera in UK, non sia una buona scelta.
Tirando le somme, consiglieresti il Foundation Programme?
L’unica risposta possibile a questo domanda è: dipende.
Prima di tutto, merita ribadire che non ho mai lavorato in Italia; ho esperito unicamente il lavoro da medico in UK, per cui non ho un reale termine di paragone. Posso dire di essermi trovato bene, di non essermi pentito di essere venuto in UK, e di voler continuare a lavorare qui. Penso che, a prescindere da tutto il resto, trasferirmi e lavorare in un altro paese sia stata un’esperienza pazzesca, fantastica. Sono cresciuto sia a livello personale che professionale, e, se tornassi indietro, farei le stesse scelte. Certamente, sono stati due anni impegnativi e faticosi. Nessuno ha steso un tappeto rosso per me quando sono arrivato. Se valga la pena o meno, dipende da cosa è importante per voi.
Se per voi è importante avere una buona qualità della vita, probabilmente il FP non è una buona scelta. La vita del medico in UK non è una pacchia – il tempo libero è tendenzialmente poco, il lavoro è spesso stressante e la paga, anche se più alta che in Italia, non è che sia principesca. Inoltre, doversi spostare continuamente è una grossa seccatura. Se si viene da fuori, si parte svantaggiati dal punto di vista linguistico, culturale e del training, per cui, specie all’inizio, si fa molta più fatica dei colleghi british.
Se pensate di avere difficoltà ad entrare in specializzazione in Italia, e sperate di avere più successo in UK, probabilmente il FP non è una buona scelta. Non sono riuscito a trovare statistiche precise, ma l’impressione che ho è che l’accesso al training di specialità post-foundation sia più competitivo che in Italia. Mentre il FP non è molto competitivo, per cui c’è posto quasi per tutti, le selezioni successive sono progressivamente più competitive e può essere molto, molto difficile rientrare nella specialità desiderata, specialmente se non vi siete laureati qui e non siete british. Prima di venire, informatevi e cercate di capire se le vostre aspettative sono realistiche (es. entrare in Specialty Training in Cardiochirurgia a Londra sarà molto difficile).
Consiglierei il FP se vi piace il modo in cui è organizzato il training, e non vi spaventa l’idea di farvi il mazzo. In particolare, il FP fa al caso vostro se vi piace l’idea di sperimentare un sacco di specialità diverse, se siete un po’ indecisi circa il vostro futuro, se vi piace mettervi in gioco, e se vi piace la possibilità di svilupparvi “a tutto tondo”, incluse procedure pratiche. Non è molto adatto se siete “ossessionati” da una specialità in particolare, vi interessa essere gli esperti di quella specialità e non vi interessa molto del resto della medicina.
Cosa succede dopo il Foundation Programme
Quando ho iniziato il Foundation Programme, non avevo alcun programma a lungo termine. Non sapevo se avrei continuato a lavorare in UK, oppure se sarei tornato in Italia una volta ottenuta la Full Licence to Practise. Durante il Foundation, mi sono trovato bene a lavorare in UK, e ho deciso che mi piacerebbe completare il training qui.
Come funziona il training in UK dopo il Foundation? In pratica, l’organizzazione del training cambia a seconda della specialità.
Per la maggior parte delle specialità mediche e chirurgiche e per psichiatria, il training è “uncoupled“, cioè separato in due fasi – una fase iniziale di Core Training, seguita da una fase di Higher Training. Questa immagine illustra il processo per le specialità mediche, a titolo esemplificativo:

In una prima fase, chiamata Core Training (2 o 3 anni) si continua a lavorare in diverse specialità, con l’obiettivo di espandere le proprie competenze. Nel caso del Core Medical Training (CMT), si lavorerà in specialità mediche; nel caso del Core Surgical Training, si lavorerà in specialità chirurgiche; nel caso del Core Psychiatric Training, si lavorerà nelle diverse sottospecialità della Psichiatria (es. Old Age Psychiatry, General Adult Psychiatry, Child & Adolescent, Forensic, etc).
Tra il Foundation Programme e il Core Training c’è un processo di selezione notevolmente più competitivo del FP – l’accesso non è libero. Durante questi due o tre anni di Core Training, si deve superare un complesso esame in più parti al fine di ottenere la membership del Royal College relativo al proprio percorso: Royal College of Physicians per il Core Medical Training, Royal College of Surgeons per il Core Surgical Training, e Royal College of Psychiatrists per il Core Psychiatry Training. Una volta superato, si può fare l’application per lo Specialty Training, cioè il training in una branca specifica della Medicina, della Chirurgia o della Psichiatria, anche qui con un processo di selezione più o meno competitivo a seconda della specialità. Il passaggio da ST1-2 a ST3 è il punto in cui si passa da SHO a Registrar. Lo Specialty Training dura dai 4 ai 6 anni a seconda della specialità, e concettualmente è la parte del training che più da vicino corrisponde alla nostra specializzazione. Tuttavia, è chiaro come prendere una specializzazione in UK non abbia niente a che fare con il prendere la specializzazione come la intendiamo in Italia, dato che in UK un medico si specializza dopo almeno 4 anni di lavoro!
Mentre da noi la Specializzazione è vista come un traguardo da raggiungere il più velocemente possibile, qui non tutti la vedono così; il training è visto come un percorso che porta da neolaureato a Consultant (o GP), e molte persone non hanno particolare fretta di finire.
Altre specialità, come per esempio Pediatria, Oftalmologia, o Ostetricia e Ginecologia, sono organizzate in modo differente, attraverso programmi cosiddetti “run-through”, e che potremmo tradurre come “a ciclo unico”. In altre parole, si entra direttamente nel percorso di training dopo il FP, e si continua sempre nella stessa specialità, da es. ST1 a ST8. Dopo la selezione iniziale, non c’è un processo di selezione ulteriore – si continua a progredire, specializzandosi progressivamente.
Per diventare General Practitioner (cioè il nostro Medico di Medicina Generale), il training è tecnicamente run-through, ma in pratica funziona in modo un po’ diverso.
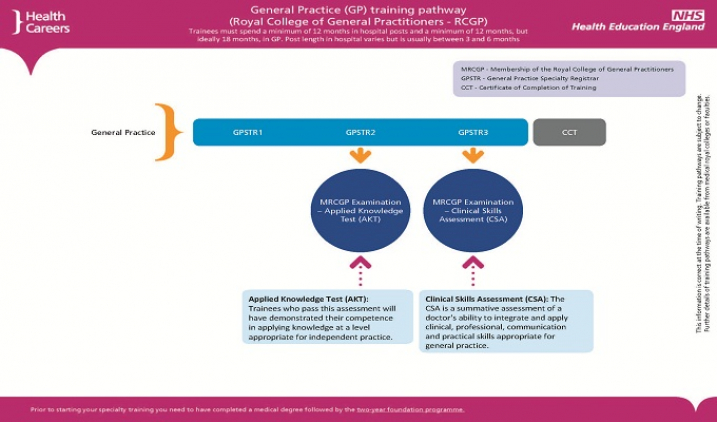
La principale differenza è che il training è molto più breve di altre specialità. Dopo il Foundation programme, c’è un processo di selezione. Una volta superato, si accede ad una fase di training di 3 anni (GPST1-GPST3), e se tutto va bene alla fine si è diventati GP. Anche in questo caso, si deve passare un esame in più parti per ottenere la membership del Royal College of General Practitioners. Le rotations sono decise dalla Deanery; in genere 18 mesi devono essere in specialità ospedaliere, mentre 18 mesi sono in GP. Rotations comuni sono: varie specialità mediche, Care of the Elderly, Paediatrics, Community Paediatrics, Obstetrics and Gynaecology, Psychiatry, ENT, Accident and Emergency, Dermatology, Ophthalmology, Oncology e Palliative Care.
Se volete più informazioni, questo PDF interattivo della BMA illustra il processo di training più in generale.
Applications!
In genere le application per il percorso di training dopo il Foundation Programme iniziano verso Novembre-Dicembre per Agosto dell’anno successivo, sicché nella prima parte di FY2 si deve aver già deciso (più o meno) che cosa vi piacerebbe fare. Ovviamente, niente vi impedisce di non applicare, e magari prendervi un anno alla fine del Foundation per sperimentare un po’ e acquisire più esperienza (es. facendo dei locum, cioè delle sostituzioni) – un opzione colloquialmente nota come “FY3”.
Nel mio caso, all’inizio del Foundation Programme avevo idee abbastanza confuse – sapevo cosa non volevo fare (es Chirurgia) ma non sapevo bene cosa mi piacesse davvero. Ho considerato varii possibili percorsi, ma alla fine le specialità che mi attraevano di più erano Core Medical Training (mi piace molto la medicina interna e l’idea di essere un generalista), General Practice (anche questa una specialità molto generalista), e Psichiatria (molto specialistica, ma mi affascinava da studente e mi era piaciuta come lavoro durante il FP). Volendo avrei potuto fare il concorso per tutte e tre, ma questo avrebbe significato trovare il tempo per fare diverse job interview per il processo di selezione tra Gennaio e Febbrario – e dovendo lavorare a tempo pieno, non è affatto facile! Mi sono quindi deciso a fare una selezione, e fare l’application solo per due specialità.
Durante la mia rotations in Ginecologia e Ostetricia, ho notato che in generale non mi trovo molto bene a lavorare con i pazienti “worried well”. Il paziente “worried well” è quello che fondamentalmente non ha niente, o non ha niente di serio, ma che si reca dal medico per essere rassicurato o perché preoccupato di avere qualcosa di grave. Tipicamente questi pazienti si presentano con dolori non specifici, oppure sintomi vaghi (per es. vertigini), con pochi o nessun elemento oggettivo a sostanziare i sintomi. Una minoranza di questi paziente tende a presentarsi ripetutamente e frequentemente, costituendo i cosiddetti “frequent flyers”. Da parte del medico ci può essere una forte tentazione a praticare medicina difensiva, cioè richiedere esami inutili per trattare la propria ansia, invece che richiedere un esame perché si ritiene che il paziente ne abbia davvero bisogno. Questo ovviamente rischia di causare danno iatrogeno, e, a livello di sanità pubblica, è una fonte di sprechi. Ho incontrato un sacco di pazienti così soprattutto durante la mia rotation in O&G perché, come parte del mio lavoro, coprivo una Obstetric Day Case Unit, dove le pazienti potevano semplicemente venire senza bisogno di passare prima da un medico. La mia stima è che circa l’80%-90% delle pazienti che ho visto fossero worried well. Sebbene la mia capacità di gestire questi pazienti senza causare troppo danno iatrogeno sia migliorata con l’esperienza, mi sono reso conto che non traggo particolare soddisfazione professionale nell’avere a che fare ogni giorno con un gran numero di pazienti che non hanno niente di serio. Ho quindi escluso General Practice dalla lista delle specialità a cui avrei applicato, dato che i worried well costituiscono una grossa fetta della popolazione di pazienti che un GP vede ogni giorno.
Alla fine ho deciso di fare l’application per Core Medical Training e Core Psychiatry Training.
L’application per il Core Medical Training, in breve
Così come ho fatto per il Foundation Programme, non spiegherò in dettaglio il processo dell’application, passo per passo, perché tanto cambia ogni anno; mi limiterò a parlarne in generale, facendo riferimento alla mia esperienza. Informazioni dettagliate sul processo dell’application per il CMT si trovano qui.
In genere le application aprono nei primi giorni di Novembre, e chiudono alla fine del mese. Per fare l’application mi sono dovuto registrare sul sito Oriel, che negli ultimi due anni sembra essere divenuto il principale portale per il reclutamento di professionisti nell’NHS, incluso il Foundation Programme. Attraverso Oriel ho fatto l’application sia per CMT che per Psych.
Nel caso del CMT, una parte dell’application piuttosto dispendiosa in termini di tempo è data dall’application scoring. Al fine di effettuare una graduatoria dei candidati, si riceve un punteggio che è basato in parte sul curriculum e in parte su un colloquio, come spiegato in dettaglio qui. Ci sono diverse categorie (Undergraduate qualifications, Postgraduate qualifications, Additional achievements, Presentations and posters, Publications, Teaching, Quality Improvement, Leadership and management), e per ogni categoria si riceve un punteggio a seconda di cosa si possa presentare come evidence. Per ogni categoria, ci sono criteri piuttosto specifici che guidano l’auto-assegnazione del punteggio: per esempio, nel caso della categoria Presentations and Posters, se si è fatta una presentazione orale ad meeting nazionale o internazionale, si ottengono 6 punti; mentre se la presentazione è stata ad un meeting locale (es organizzato dall’Ospedale o dall’Università), si ottengono solo 2 punti. La cosa fondamentale è che per ogni cosa che si dichiara, si devono presentare delle prove concrete. Se non si è in grado di presentare delle prove, qualunque cosa abbiate fatto non conta niente.
Se si raggiunge un punteggio sufficiente al momento dell’application, si viene invitati ad effettuare un colloquio. L’invito arriva alla fine di Dicembre, mentre i colloqui con i candidati si tengono tra Gennaio e la fine di Febbraio. Il colloquio non è una chiacchierata libera, dove avete modo di far vedere quanto siete simpatici e brillanti: è in realtà un qualcosa di molto strutturato e quasi meccanico. Ci sono tre “stations” (cioè tre parti, con commissari diversi); ogni stazione dura esattamente 10 minuti. Quando dico esattamente, intendo dire che c’è letteralmente un cronometro, e quando il tempo è finito, significa che è finito, quindi vi fanno alzare e andare via, anche se eravate a metà frase. In ogni stazione, mi sono state fatte due domande – quindi ho avuto solo 5 minuti per parlare. Alla job interview si devono portare due faldoni, che dovrete assemblare secondo precisi criteri. L’Eligibility folder contiene i documenti necessari a dimostrare che si è eligible, cioè che si soddisfano i criteri essenziali per essere candidabili (es. la vostra laurea originale, il vostro passaporto, etc). L’Evidence folder contiene la evidence che avrete utilizzato durante l’application scoring; per esempio, se avete dichiarato di avere delle pubblicazioni, dovrete inserire una qualche prova (come per esempio l’articolo stesso).
La prima station consiste in una revisione del vostro Portfolio e della evidence che avete presentato. I commissari ricevono ed esaminano l’Eligibility folder e l’Evidence folder prima che voi entriate nella stanza Se l’evidence che avete presentato non è convincente, vi toglieranno punti. A me sono stati chiesti chiarimenti su alcune cose che avevo dichiarato, e poi mi è stata fatta una domanda volta a valutare se sono adatto e motivato a fare il CMT (per esempio: Come mai vuoi fare il Core Medical Training? Cosa hai imparato durante questi due anni di FP? etc). Durante la seconda station, vengono valutate le vostre capacità cliniche. Vi verrà presentato uno scenario clinico e voi dovete descrivere come approccereste questo scenario. Per esempio: “sei un CT1 in una acute medical assessment unit e arriva un paziente di 65 che sta vomitando sangue. Che fai?“. La terza station è incentrata sull’etica professionale, e richiede una solida conoscenza dei principi del Good Medical Practice del GMC, il codice deontologico per i medici che lavorano in UK. Vi verrà presentato uno scenario spinoso e, come nella seconda station, vi verrà chiesto come approccereste questo scenario. Per esempio: “sei un CT1 in un reparto di geriatria. Uno dei tuoi pazienti ha una forma avanzata di demenza, e il tuo team non ritiene ancora pronto per le dimissioni. Vieni informato da una delle infermiere che i suoi familiari sono arrivati in reparto, e intendono portarlo a casa con le buone o con le cattive. Sono chiaramente arrabbiati e stanno diventando verbalmente e fisicamente aggressivi verso lo staff. Che fai?” Con le vostre risposte dovrete dimostrare di conoscere e saper applicare i principi etici in gioco (es. capacity, consent, etc) ma anche di essere una persona di buon senso. Durante la terza station mi è anche stata fatta un’altra domanda, ma adesso ho un vuoto mentale e non me la ricordo!
In generale, ho trovato la job interview per il CMT poco soddisfacente a causa del poco tempo disponibile per parlare e per l’impostazione molto meccanica e impersonale. Ho avuto l’impressione di essere sempre “di corsa” e di non aver tempo di sviluppare adeguatamente le mie argomentazioni, o dimostrare un po’ della mia personalità. In parte c’erano sicuramente dei fattori culturali in gioco (es la tendenza italiana a fare un sacco di discorsi vaghi e preamboli vs la tendenza anglosassione ad essere concisi e arrivare direttamente al punto), in parte fattori linguistici (non essendo un native speaker, la padronanza della lingua non sarà mai completa). Devo dire comunque che quando ho visto il punteggio che ho ottenuto, sono rimasto sorpreso perché ho scoperto di aver fatto molto meglio di quello che pensassi!
Dopo o durante le interview, ci sarà un breve periodo in cui vi verrà chiesto di mettere in ordine di preferenza i varii programmi CMT disponibili in UK. Questi sono circa 300 (l’elenco per l’ultimo concorso si trova qui), e quindi metterli in ordine di preferenza non è affatto semplice e richiede non poco tempo.
I risultati finali vengono comunicati ai primi di Marzo – riceverete quindi una mail in cui vi verrà detto se siete stati accettati in uno dei programmi che avete inserito nelle vostre preferenze. Nel mio caso, contrariamente alle mie aspettative, ho ottenuto una posizione di CMT in una delle mie prime preferenze. Quando si riceve un’offerta, si ha un periodo limitato di tempo (circa una settimana) per accettarla. Se non si accetta, si perde il posto.
L’Application per il Core Psychiatry Training, in breve
Anche in questo caso, non descriverò il processo nei minimi dettagli. Chi fosse più interessato può trovare un sacco di informazioni sul sito ufficiale. Il processo di application per il Core Psychiatry Training è in linea di massima simile a quello per il CMT, con alcune differenze.
L’application viene fatta attraverso il portale Oriel, ma a differenza del CMT, durante l’application non è mi è stato chiesto di fare un application scoring. Non c’è stata dunque la ricerca ossessiva della evidence che ha caratterizzato l’application al CMT. Tuttavia, dato che anche per il Core Psych Training si deve creare un proprio portofolio, il lavoro che ho fatto per costruirmi il Portfolio per la CMT interview mi è stato comunque utile e ho di fatto utilizzato quasi lo stesso portfolio, con minimi cambiamenti.
A differenza del CMT, si deve effettuare un test come parte del processo di application, il Multi-Specialty Recruitment Assessment (MSRA). Questo test è effettuato anche da coloro che vogliono fare l’application per un certo numero di altre specialità (come General Practice). Si tratta di un test che contiene sia domande volte a valutare le conoscenze cliniche, sia “dilemmi professionali”, cioè domande simili a quelle del Situational Judgment Test del Foundation Programme. In generale, non ho trovato il test molto difficile, specialmente per quanto riguarda la parte clinica.
Se si effettua un punteggio sufficiente, si viene invitati all’interview. Anche per l’interview di Psych, viene richiesto un Portfolio, ma rispetto al CMT al candidato è lasciata maggiore libertà per quanto riguarda struttura e contenuti. L’interview è composta da due stazioni di 15 minuti ciascuna. Nella prima station, viene chiesto di presentare il proprio portfolio. In altre parole, avete 15 minuti per parlare liberamente del vostro curriculum e delle vostre esperienze, e dimostrare che siete ottimi candidati per Psichiatria. I commissari valuteranno la vostra presentazione, ma non vi interromperanno. Nella seconda station, c’è un attore che interpreta un paziente, e saranno le vostre capacità comunicative ad essere messe alla prova. Anche qui la durata totale è di 15 minuti – l’interazione con l’attore/paziente avviene durante i primi 10 minuti, mentre 5 minuti sono dedicati ad una discussione sulle interazioni che avete avuto. Nel mio caso, l’attore interpretava un paziente ammesso ad un reparto di ortopedia per una procedura elettiva. Gli esami del sangue avevano mostrato delle alterazioni degli enzimi epatici, il che poneva il sospetto di un abuso di alcool. Il mio compito era quello di comunicare al paziente che la procedura non sarebbe avvenuta (spoiler: non l’ha presa benissimo), e cercare di scoprire se il sospetto di abuso di alcool fosse reale.
Ho trovato l’interview per il Core Psychiatry Training più soddisfacente di quella del Core Medical Training. Ho avuto più controllo sul modo in cui ho presentato il mio curriculum, e mi è sembrato di avere più opportunità di di dimostrare carattere e personalità. Il maggiore tempo a disposizione mi ha anche permesso di approfondire le mie argomentazioni. Anche la seconda parte dell’interview mi è piaciuta di più – invece che parlare di come sono fantastiche le mie communication skills, trovo molto più efficace una dimostrazione pratica con un attore.
Dopo l’interview, il processo è molto simile al CMT. Ad un certo punto vi verrà chiesto di mettere in ordine di preferenza tutti i programmi di training in UK, e intorno a fine Febbrario/primi di Marzo vi verranno comunicati i risultati finali ed il feedback dell’application. Sono rimasto stupito dallo scoprire che in realtà l’interview di psichiatria è andata peggio di quella del CMT (ho preso un punteggio inferiore) – tuttavia, Psichiatria non è tra le specialità più ambite, e sono comunque riuscito a ottenere il posto nella mia prima scelta.
Mi sono dunque trovato ad un bivio: sia l’interview per il CMT che quella per il CPT erano andate bene, e avevo ottenuto in entrambe un posto che volevo. La scelta tra le due non è stata affatto semplice, perché implicava scegliere tra due percorsi che mi interessavano e attraevano, ma al contempo molto diversi. In particolare, scegliere Psichiatria significava dare una svolta drastica alla mia futura carriera, e lasciarmi dietro la medicina di tipo internistico.
Epilogo: cosa farò dopo il FP
Come ho accennato, il FP è stata un’occasione per scoprire delle cose su di me. Una delle cose che ho scoperto è che parlare con i pazienti è probabilmente la parte del lavoro che preferisco. Arrivare a conoscere i pazienti, e avere il privilegio di essere resi parte della loro vita interiore, è la cosa che mi ha più interessato e dato soddisfazione negli ultimi due anni. Ripensando ai miei 4 mesi in Chirurgia, una delle cose che mi sono piaciute meno è che l’attività del reparto era così frenetica che il tempo che potevo passare con i pazienti era davvero poco. Il mio post in Psichiatria è stata invece una boccata d’aria fresca: finalmente avevo tutto il tempo necessario per i miei pazienti.
Inoltre, mi sono reso conto che una cosa importante per me è non annoiarsi e avere una certa varietà nella pratica clinica. Psichiatria è stata una dei lavori dove mi sono annoiato meno. Ogni paziente è unico, e porta la sua storia e le sue particolarità. Quasi ogni giorno entravo in contatto con qualcosa di estremamente interessante o affascinante, ed il lavoro è effettivamente molto vario, anche se i ritmi sono talvolta lenti.
Durante la mia rotation in Psichiatria, mi sono accorto che non solo il lavoro mi piaceva molto, ma anche che ero piuttosto bravo. Ho ricevuto commenti estremamente positivi da tutti: il mio Consultant, colleghi, infermiere… un po’ tutti mi hanno detto, molto esplicitamente, che ero molto portato per il lavoro, e Psichiatria sarebbe stata un’ottima carriera per me.
Lavorare in Psichiatria ha contribuito anche a sfatare miti e pregiudizi che avevo riguardo alla specialità. Per esempio, che i pazienti psichiatrici siano aggressivi o violenti. Parlando con i miei colleghi, anche quelli più senior che lavorano nella specialità da molti anni, ho scoperto che quasi nessuno è stato aggredito da un paziente. (Nemmeno io, in 4 mesi, sono mai stato aggredito). Ho anche rivalutato l’idea che lavorare in Psichiatria implichi abbandonare completamente la medicina interna. In realtà si entra in contatto quotidianamente con la medicina, in forme diverse. Per esempio, quando si lavora in un Ospedale psichiatrico, si viene costantemente chiamati per valutare e trattare i problemi di salute dei pazienti, e di fatto si agisce come se si fosse il loro GP, prescrivendo terapie e richiedendo esami come si ritiene opportuno. Quando si ha a che fare con problemi psichiatrici, i problemi medici sono costantemente in diagnosi differenziale, e mi è capitato spesso di richiedere esami (come una TC cranio) allo scopo di fare diagnosi differenziale. Inoltre, ci sono branche della psichiatria che sono molto vicine alla medicina, come per esempio Liaison Psychiatry o Neuropsychiatry.
Lavorando durante il FP mi sono reso conto che i turni di notte sono davvero pesanti per me. Il mio sonno è sempre stato molto precario e capriccioso, e molto sensibile ai cambiamenti di abitudine. I turni di notte si sono rivelati deleteri per me: fatico ad abituarmi e dormo male durante il giorno, e quando i turni di notte finiscono, faccio molta fatica a ritornare al normale ritmo sonno-veglia. Psichiatria è una delle specialità con meno lavoro notturno; in generale, i turni di notte sono tranquilli, e dopo i primi tre anni di core training non si fanno più notti.
Alla fine, dopo averci pensato bene, ho accettato l’offerta del Core Psychiatry Training, e lasciato perdere il Core Medical Training. Si tratta di un percorso che probabilmente non avrei intrapreso se non avessi lavorato in Psichiatria durante il FP, e al momento sono molto contento della mia scelta.
Conclusioni
Con questo, concludo la mia serie di post dedicati al Foundation Programme. Si è appena chiuso un capitolo della mia vita, e, mentre mi appresto ad iniziare una carriera in Psichiatria qui in UK, se ne apre un altro.
Ad maiora!







